- HOME
- 臨床
- 消化管領域
消化管領域
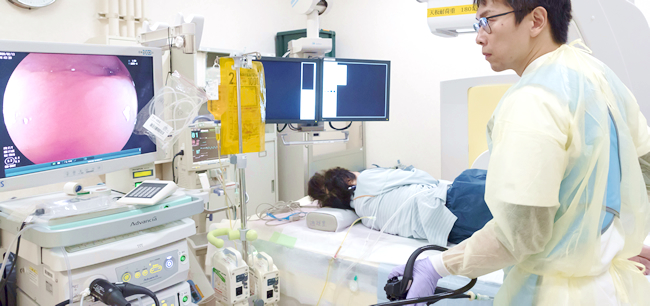
消化管領域にはがんやポリープといった消化管腫瘍、胃・十二指腸潰瘍、逆流性食道炎、消化管出血など、多岐にわたる疾患が存在します。これらの疾患を正確に診断し、最適な治療をおこなうことが内視鏡医の使命と考えています。常時多数の消化器内視鏡専門医が在籍しており、毎週の消化器内視鏡カンファレンスでの症例検討や、他科との連携を通して、個々の患者さまに最適と考える治療を提供できるように努めています。
当科での消化管領域の診療の特色を紹介します。
~当科の消化管領域の診療の特色~
- 全例NBI拡大内視鏡による内視鏡観察(上部消化管内視鏡)
- エビデンスに基づく治療
- 炭酸ガスを用いた大腸内視鏡検査
- トラクションを活用した安全なESD
- カプセル内視鏡・ダブルバルーン内視鏡を用いた小腸の検査
- 臨床研究を通じて新たな消化管診療の構築を目指す
食道/咽頭がん
全例でNBIという特殊光を用いることによって、微小な食道がんはもちろん、咽頭がんの拾い上げにも力をいれています。基本的に全例で拡大機能付き内視鏡で内視鏡検査をおこなうことで、その場で約50倍に表面を拡大して観察し、良悪性の鑑別から、がんの深さ(深達度)の診断までを一度の検査でおこなうことができます。
食道がんは年間約40例の内視鏡的粘膜下層剥離術(ESD)をおこなっており、他院では困難と考えられた大きな病変を治療することもあります。
また、食道がんに対する光線力学療法を2000年からおこなっており、現在も放射線治療後の再発症例に対して、北陸唯一の治療施設として、多くの紹介症例を受け入れています。
咽頭領域のがんに対する侵襲の少ない内視鏡手術を、耳鼻咽喉科専門医と共同でおこなっています。
逆流性食道炎/好酸球性食道炎/その他の食道疾患
日本人で罹患率が上昇している逆流性食道炎(GERD)やBarrett食道、好酸球性食道炎の診療においても最適な治療の提供を心がけています。
胃がん
本邦で年間13万人が罹患する胃がんですが、当科では全例にNBI+拡大観察をおこなうことによって、早期発見に全力を注いでいます。最小2mm程度の早期胃がんを発見治療することもしばしばあります。また超音波内視鏡装置をがんの深達度診断に積極的に活用し、正確な診断を心がけています。早期胃がんに対する内視鏡的粘膜下層剥離術(ESD)は年間100例おこなっています。他院では治療困難な範囲の広い症例や瘢痕を伴う症例、併存疾患がある症例などの治療にもできる限り対応しています。
ヘリコバクター・ピロリ菌
胃がんや胃潰瘍の原因となりうるヘリコバクター・ピロリ感染胃炎に対して、2名のピロリ感染症認定医が治療に当たっております。
GIST/悪性リンパ腫
消化管間質腫瘍(GIST)などの粘膜下腫瘍について、外科と共同で内視鏡と腹腔鏡のハイブリッド手術(LECS)をおこない、より侵襲の少ない治療を提供しています。
消化管でときにみとめる悪性リンパ腫の早期発見例も多く、血液内科専門医と共同で診療しています。
大腸腫瘍
こちらも本邦で年間13万人が罹患する大腸がんは、約10人に1人が生涯で罹患するリスクがあるといわれています。
診断、治療のためには大腸内視鏡検査が必要となります。当科では炭酸ガス早期を全例に用いることで、検査中および検査後の腹部膨満感の改善に努めています。
大腸腫瘍に対する内視鏡的粘膜切除術は日帰りでおこなっております。
より大きな腫瘍に対する粘膜下層剥離術は入院でおこないます。使用する内視鏡や最適なデバイスを考え、内視鏡の操作性を良くするシングルバルーンチューブを併用しておこなうこともあります。